Содержание статьи
Аритмия
Аритмия, так же известна как дизритмия — это проблемы с частотой сердцебиения и его ритмом. То есть, если сердце бьется слишком быстро, слишком медленно, или со сбоями в ритме, такое состояние называют аритмией.
Состояние, когда сердце бьется быстрее нормы, называют — тахикардией.
При слишком медленном биении, состояние называют — брадикардией.
Аритмия может быть вызвана изменениями в тканях и деятельности сердца, а так же нарушениями в передачи электрических сигналов, которые призваны контролировать работу сердца.
Все эти изменения могут возникнуть по различным причинам, в том числе:
- Всевозможные заболевания
- Травмы
- Генетические особенности
Из симптомов аритмии можно выделить: чувство слабости, головокружение, затрудненное дыхание. Хотя, аритмия может протекать и без ярко выраженной симптоматики.
Самым распространенным видом диагностики этого состояния является электрокардиограмма (ЭКГ). По мере необходимости, могут быть назначены и другие анализы или тесты.
Для лечения аритмии могут быть выписаны лекарственные препараты, могут посоветовать поместить электрическое устройство для контроля за ритмами, или провести операцию по восстановлению нервов, которые чрезмерно стимулируют сердце.
Если оставить данный недуг без лечения, сердце, в дальнейшем, не сможет прокачивать необходимое организму количество крови, что приведет к повреждениям самого сердца или других органов, включая мозг.
Виды, типы аритмии.
Аритмия и ее виды группируются по месту их возникновения:
- Аритмия в верхних камерах сердца
- В нижних камерах сердца
- Аритмия между камерами
- Аритмии, известные как нарушения проводимости, рассматриваются отдельно.
Брадиаритмия
Состояние, когда сердечный ритм слишком медленный. Для взрослых — это медленнее чем 60 ударов в минуту.
Достаточно большое количество людей, особенно молодых и физически здоровых, имеют замедленное сердцебиение. Для них брадикардия не опасна и может протекать без каких-либо симптомов.
Преждевременное или дополнительное сердцебиение.
Преждевременное сердцебиение происходит, когда сигнал для удара сердца проходит раньше, чем требуется. Может возникнуть ощущение, что сердце пропустило удар.
Преждевременное или дополнительное сердцебиение создает короткую паузу, за которой следует более сильный удар, перед возвращением сердца к своему нормальному сердцебиению.
Такие дополнительные сердцебиения являются самыми распространенными типами аритмии.
Они называются эктопическими сердцебиениями и способны вызвать развитие других видов аритмий.
Суправентрикулярная аритмия.
Аритмии, начинающиеся в верхних камерах сердца (предсердия), или у ворот в нижние камеры, называются суправентрикулярными аритмиями.
Данный вид можно определить по частоте сердечных сокращений или тахикардии. Тахикардия возникает, когда сердце, в состоянии покоя, бьется быстрее 100 ударов в минуту. Такой быстрый темп может сочетаться с перебоями в ритмах. Встречаются случаи, когда верхняя и нижняя камеры бьются с разной частотой.
Типы суправентрикулярных аритмий:
- Мерцательная аритмия. Один из самых распространенных видов аритмии. При ней, сердце может биться со скоростью более 400 ударов в минуту.
- Трепетание предсердии. Может вызывать удары верхних камер сердца от 250 до 350 раз в минуту. Сигнал, заставляющий биться верхние камеры, может прерваться от препятствий в виде поврежденных тканей или рубца. После этого, сигнал, вынужден искать альтернативный путь, создавая петлю, при этом верхняя камера может биться многократно. Как и при фибрилляции предсердий, некоторые из сигналов распространяются в нижние камеры. В результате нижние и верхние камеры начинают биение с различной скоростью.
- Пароксизмальная наджелудочковая тахикардия (ПСВТ).
При ПСВТ электрические сигналы, образовывавшиеся в верхних камерах и распространяющихся в нижние, вызывают дополнительное сердцебиение.
Этот вид аритмии может начинаться и заканчиваться внезапно. Чаше это происходит при энергичной физической активности.
По большей части, данный тип аритмии не опасен, и может встречаться у молодых и здоровых людей.
Желудочковая аритмия.
Эти аритмии возникают в нижних отделах сердца. Они могут быть очень опасными и часто требующими немедленной медицинской помощи.
Желудочковая тахикардия. Это быстрое, регулярное биение желудочков, может продолжаться от нескольких секунд до более длительного времени. Несколько ударов желудочковой тахикардии часто не вызывает проблем. Опасность наступает, если ее эпизоды продолжаются более чем несколько секунд. Желудочковая тахикардия способна перерасти в более серьезные виды аритмий, такие как фибрилляция желудочков или v-fib.
Фибрилляция желудочков. Возникает, когда неорганизованные электрические сигналы заставляют желудочки дрожать, вместо нормальной накачки. Без желудочков, перекачивающих кровь в организм, внезапная остановка сердца и смерть могут произойти в течение нескольких минут.
Tjrsades de pointes- это тип аритмии, который вызывает уникальную картину на ЭКГ и часто приводит к v-fib.
Причины возникновения аритмии.
Изменения в сердце:
- изменения в анатомии сердца
- снижение притока крови к сердцу или повреждение электрической системы сердца
- восстановление кровотока как часть лечения сердечного приступа
- огрубение сердечной ткани, известное как фиброз или рубцевание.
Напряженность или напряжение:
Сильный эмоциональный стресс, беспокойство, гнев или неожиданный сюрприз заставляют ваше сердце биться быстрее, повышается кровяное давление, и выделяются гормоны стресса. Иногда, все эти процессы, способны катализировать аритмию. Если у человека диагностированы заболевания сердца, физическая активность может вызвать аритмию из-за избытка гормонов, таких как адреналин. Иногда рвота и кашель способны спровоцировать аритмию.
Дисбаланс крови:
Избыток или недостаток электролитов, гормонов или жидкостей может изменить сердцебиение.
Избыток гормона щитовидной железы может вызвать учащенное сердцебиение, нехватка его, напротив, способна замедлить сердечный ритм.
Обезвоживание может ускорить сердцебиение.
Низкий уровень сахара в крови, вызванный расстройством пищеварения или повышенным уровнем инсулина у людей, страдающих диабетом, может привести к замедлению или увеличению частоты сердцебиения.
Низкий уровень калия, магния, кальция может вызвать аритмию. Эти нарушения электролита могут возникнуть после перенесенного сердечного приступа или операций.
Медикаменты:
Прием некоторых лекарств способен вызвать аритмию. К ним относятся лекарства, которые прописывают, для лечения высокого кровяного давления и других состояний, включая депрессию и психоз. Некоторым людям следует проявить осторожность при приеме некоторых антибиотиков и лекарств, отпускаемых без рецепта, например препараты от аллергии или простуды.
Проблемы с электрическими сигналами в сердце:
аритмия может возникнуть, если электрические сигналы, контролирующие работу сердца, задерживаются или блокируются. Это происходит когда нервные клетки, производящие электрические сигналы, не работают должным образом или когда электрические сигналы проходят через сердце не нормально.
Другая часть сердца может начать производить электрические сигналы, нарушающие нормальное сердцебиение.
Нарушения в электрической сигнализации сердца называют нарушением проводимости.
Как часть повседневной жизни, наши сердца меняют темп для приспособления к широкому спектру действий, от сна до физических нагрузок. Эти изменения контролируются парасимпатической нервной системой и симпатической нервной системой.
Чрезмерная стимуляция любой из этих систем способна спровоцировать аритмию.
Парасимпатическая нервная система замедляет частоту сердечных сокращений и подготавливает другие функции, когда тело человека находится в режиме покоя.
Она может чрезмерно стимулироваться при сильной простуде или кашле. Нервная деятельность замедляет электрические сигналы в сердце и увеличивает время, необходимое для того, чтобы сердце расслабилось и наполнилось. Чрезмерная стимуляция парасимпатической нервной системы может привести к брадикардии.
Симпатическая нервная система подготавливает организм к действию, заставляя сердце биться быстрее и облегчая процесс дыхания. Надпочечники выделяют гормон адреналин, вызывающий эти изменения. Симпатическая нервная система активна в ответе организма на стресс. Чрезмерная стимуляция из-за интенсивного стресса может вызвать тахиаритмию.
Факторы риска развития аритмии.
1. Возраст
Вероятность возникновения аритмий увеличивается с возрастом. Вероятнее всего это связано с изменениями в тканях сердца и от того, как сердце работало весь период жизни человека. Пожилые люди чаще страдают заболеваниями сердца, в том числе и теме, что способны вызвать аритмию.
Некоторые виды аритмий чаще встречаются у детей и молодых людей, в том числе аритмии из-за врожденных пороков сердца или наследственных нарушений проводимости.
2. Окружающая среда.
Некоторые исследования показали, что воздействие загрязненного воздуха из окружающей среды, особенно частицы газов, связано с краткосрочным риском развития аритмии.
3. Семейная история и генетика.
Если у ваших близких родственников наблюдался какой-либо тип аритмии, вы тоже можете попасть в группу риска развития этого заболевания. Кроме того, некоторые наследственные заболевания сердца могут повысить риск развития аритмии. При некоторых нарушениях проводимости генные мутации приводят к тому, что ионные каналы, которые передают сигналы через сердечные клетки, работают неправильно или перестают работать.
4. Стиль жизни.
Ваш риск развития аритмии может быть выше из-за определенных привычек, в том числе:
- употребление алкоголя
- курение
- употребление наркотиков.
5. Другие медицинские условия.
Аритмия чаще встречаются у людей с заболеваниями или состояниями, которые ослабляют сердце, но и многие другие состояния могут повысить риски развития этой болезни. Например:
- Аневризмы
- Аутоиммунные расстройства, такие как ревматоидный артрит и волчанка.
- Диабет. Увеличивающий риски повышенного кровяного давления и ишемической болезни сердца.
- Заболевания сердца и кровеносных сосудов, включая воспаление сердца.
- Расстройства пищеварительной системы, такие как булимия и анорексия, которые вызывают электролитный дисбаланс и серьезное недоедание.
- Инфаркт
- Сердечная недостаточность. Ослабляет сердце и изменяет способ прохождения электрических сигналов через сердце.
- Ткань сердца тонкая, жесткая или неправильно сформирована. Аритмии могут быть более распространенными среди людей, которые перенесли операцию по восстановлению врожденного порока сердца.
- Высокое кровяное давление
- Грипп и простуда
- Болезнь почек
- Клапаны сердца. Нарушения в работе клапанов сердца могут привести к развитию сердечной недостаточности, далее, к аритмии.
- Низкий уровень сахара в крови.
- Заболевания легких, такие как хроническая обструктивная болезнь легких (ХОБЛ)
- Скелетно-мышечные нарушениями
- Тучность, лишний вес.
- Гиперактивность или недостаточная активность щитовидной железы, вызванная большим или маленьким уровнем гормонов щитовидной железы. Наиболее распространённой причиной избытка гормонов щитовидной железы является болезнь Грейвса.
- Сепсис, токсический иммунный ответ на инфекцию.
- Апноэ во сне. При нем, сердце может подвергаться излишнему стрессу и недополучать кислород.
6. Раса и этническая принадлежность.
Исследования показали, что люди с белым цветом кожи более подвергнуты развитию различных типов аритмий. Не смотря на то, что афроамериканцы имеют более высокие риски развития высокого кровяного давления и прочих факторов риска аритмии.
7. Пол человека
Некоторые исследования показывают, что у мужчин чаще встречается мерцательная аритмия, чем у женщин. Однако женщины, принимающие определенные лекарства, подвергаются более высокому риску определенного типа аритмии. Определенные моменты менструального цикла также могут увеличить риск возникновения некоторых видов аритмии у женщин. У беременных женщин аритмия может проявляться несколько чаще. Не опасные дополнительные удары сердца, также, чаще встречаются во время беременности. В некоторых случаях могут возникнуть осложнения, которые могут развиться из-за аритмии.
8. Хирургия
У людей существует повышенный риск развития трепетания предсердий впервые дни и недели после операции на сердце, легких или пищеводе.
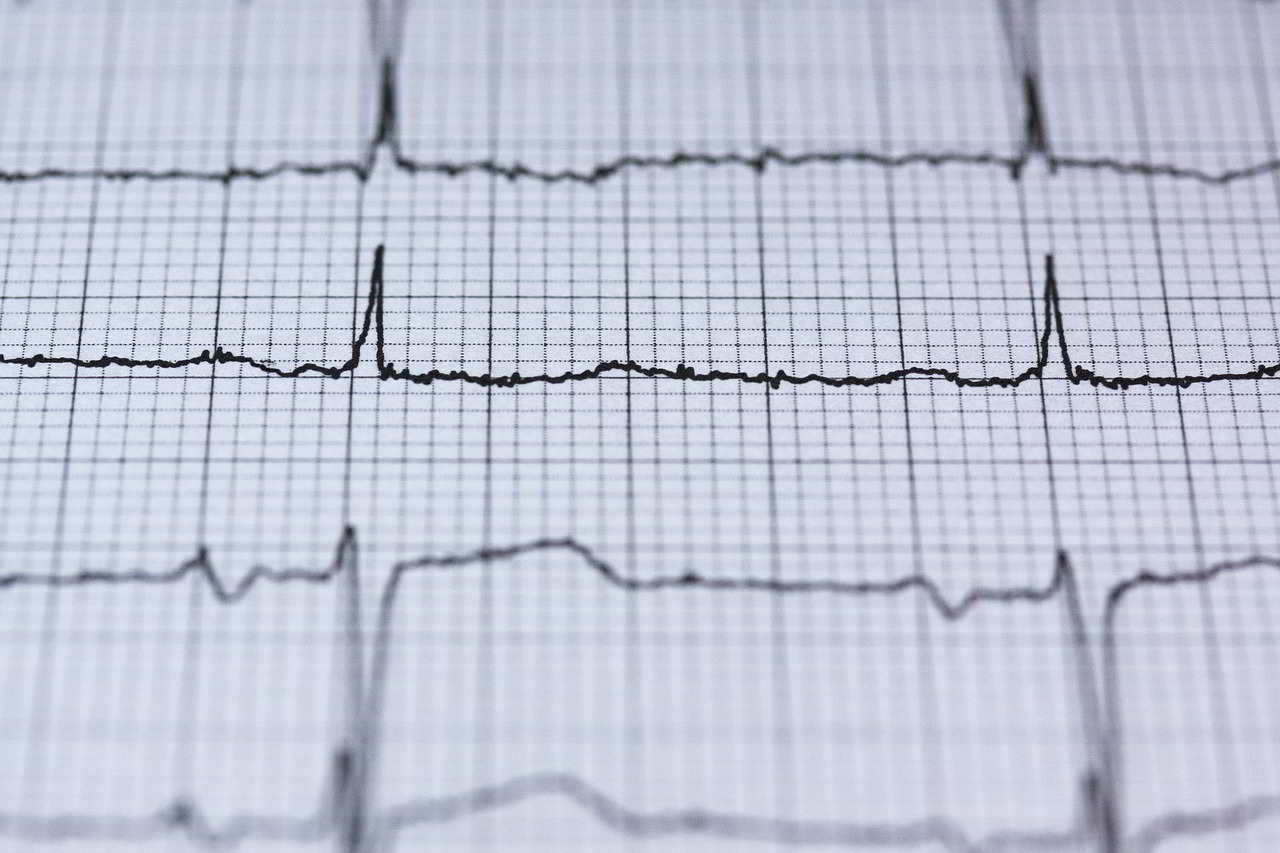
Аритмия. Скрининг и профилактика![экг]()
1. Скрининговые тесты:
- Электрокардиограммы (ЭКГ или ЭКГ) является основным тестом для обнаружения аритмии. ЭКГ записывает электрическую активность сердца. Ваш врач может сделать тест, пока вы находитесь в состоянии покоя, или может сделать стресс-тест, который регистрирует деятельность сердца, когда оно усердно работает. Ваш врач также может дать вам портативный монитор для ношения в течение дня или нескольких дней, если во время тестирования в клинике аритмия не была обнаружена. Если у вас есть ребенок, у которого существует риск развития аритмии из-за генетического заболевания, врач может порекомендовать регулярное обследование вашего ребенка и его братьев и сестер.
- Генетическое тестирование может помочь вам понять свои риски, если у членов семьи было установлено генетическое заболевание. Тестирование особенно важно, если ваш новорожденный или другой близкий родственник внезапно скончался или имел генетические риски.
- Визуальные тесты, такие как сердечная магнитно-резонансная томография (МРТ), могут помочь обнаружить рубцы или другие проблемы, которые могут увеличить риск аритмии.
2. Профилактические стратегии
- Избегайте триггеров, таких как кофеин или стимуляторы, которые могут вызвать аритмию или усугубить ее. Ваш врач также может помочь, избавится от наркотической зависимости, если она есть.
- Получение имплантируемого или носимого кардиовертера-дефибриллятора для предотвращения внезапной остановки сердца от аритмии, если у вас болезнь сердца. Дефибрилляторы могут исправить аритмии, посылая электрические импульсы в сердце.
- Изменения в образе жизни, полезные для сердца, такие как здоровое питание, физическая активность, нацеленность на здоровый вес, отказ от курения и борьба со стрессом.
- Наблюдение за вами после операции, если у вас были операции на сердце. Врачи могут использовать лекарства и поддерживать или дополнять уровень электролита во время или после процедуры для предотвращения аритмии.
Если вы являетесь родителями ребенка с наследственным заболеванием, которое увеличивает риск развития аритмии, обсудите стратегии профилактики с вашим педиатром в рамках ухода за вашим ребенком.
- Если ваш ребенок новорожденный, следуйте рекомендациям по безопасному сну, чтобы снизить риск СВДС.
- Ваш врач может порекомендовать профилактическую оценку сердечной деятельности вашего ребенка для выявления паттернов или симптомов аритмии, возникающих со временем.
Аритмия. Признаки и симптомы.
Человек может почувствовать медленное или нерегулярное сердцебиение или заметить паузы между сердцебиениями. Если у вас учащенное сердцебиение, вы можете почувствовать, что ваше сердце пропустило удар или оно как-то сильно колотится. Это все относится к симптомам аритмии.
Более серьезные признаки и симптомы включают в себя:
- Тревожность
- Затуманенное зрение
- Боли в груди
- Затрудненное дыхание
- Обморок или почти обморок
- Туманное мышление
- Усталость
- Повышенное потоотделение
- Слабость, головокружение и бред
Осложнения
Аритмии, которые не распознаются во время или остаются без лечения, могут иногда вызывать опасные для жизни осложнения, затрагивающие сердце и мозг.
- Когнитивные нарушения и деменция. Болезнь Альцгеймера и сосудистая деменция чаще встречаются у людей с аритмией. Это может быть связано с уменьшением притока крови к мозгу на протяжении некоторого отрезка времени.
- Сердечная недостаточность. Повторные аритмии могут привести к быстрому снижению способности нижних камер перекачивать кровь. Сердечная недостаточность гораздо быстрее развивается и ухудшается, если она сопряжена с аритмией.
- Инсульт. Это может происходить у некоторых пациентов с мерцательной аритмией. При аритмии кровь может накапливаться в предсердиях, вызывая образование тромбов. Если сгусток разрывается и попадет в мозг, может возникнуть инсульт.
- Внезапная остановка сердца. Сердце может внезапно и неожиданно перестать биться в результате фибрилляции желудочков.
- Синдром внезапной детской смерти (СВДС). СВДС можно отнести к наследственному нарушению проводимости, которое вызывает аритмию.
- Обострение аритмии. Некоторые аритмии вызывают другой тип аритмии или ухудшаются со временем.
Диагностика аритмии.
1. Просмотр истории болезни. Определение факторов риска.
2. Физический осмотр:
- Проверить на наличие опухолей в ногах и ступнях, что может служить признаком увеличенного сердца или сердечной недостаточности.
- Проверка пульса.
- Прослушать скорость и ритм сердца, а так же, определение наличия шумов.
- Обнаружение сторонних заболеваний, таких как заболевания щитовидной железы, которые могут служить причинами развития аритмии.
3. Диагностические тесты
- Анализы крови, чтобы проверить уровень определенных веществ в крови, таких как калий и гормон щитовидной железы, которые могут увеличить риск аритмии.
- Катетеризация сердца, чтобы увидеть, есть ли у вас осложнения от сердечно-сосудистых заболеваний.
- Рентген грудной клетки, чтобы увидеть, является ли ваше сердце больше, чем обычно.
- Эхокардиография (эхо), чтобы предоставить информацию о размере и форме вашего сердца и о том, насколько хорошо оно работает. Эхокардиография может также использоваться для диагностики аритмии плода в утробе матери.
- ЭКГ, или ЭКГ, чтобы увидеть, как быстро бьется сердце и является ли его ритм устойчивым или нерегулярным. Это наиболее распространенный тест, используемый для диагностики аритмий.
- Электрофизиологическое исследование (ЭПС) для изучения электрической активности сердца. Исследование использует провод, чтобы электрически стимулировать ваше сердце и вызвать аритмию. Если ваш врач уже обнаружил другое состояние, которое повышает ваш риск, эпс может помочь ему оценить вероятность развития аритмии. ЭПС также позволяет вашему врачу понять, поможет ли лечение, например, лекарствами, устранить проблему.
- Холтер или монитор событий для записи электрической активности вашего сердца в течение длительных периодов времени, пока вы занимаетесь своей обычной деятельностью.
- Имплантируемый петлевой магнитофон для выявления нарушений ритма сердца. Он помещен под кожу и постоянно записывает электрическую активность вашего сердца. Регистратор может передавать данные в кабинет врача, чтобы облегчить мониторинг. Имплантируемый самописец помогает врачам выяснить, почему у человека могут быть учащенное сердцебиение или обмороки, особенно если эти симптомы не проявляются слишком часто.
- Исследование сна, чтобы увидеть, происходят ли случаи возникновения аритмии во сне.
- Стресс-тест или тест с физической нагрузкой для выявления аритмий, возникающих в то время, когда сердце напряженно работает и бьется быстро. Если вы не можете заниматься спортом, вам могут дать лекарство, чтобы ваше сердце работало и билось быстрее.
- Тестирование при помощи наклоняющегося стола, чтобы помочь найти причину обмороков. Вы лежите на столе, который перемещается из положения лежа в вертикальное положение. Изменение положения может привести к обмороку. Ваш врач следит за вашими симптомами, частотой сердечных сокращений, показаниями ЭКГ и артериальным давлением на протяжении всего теста.
- УЗИ для диагностики подозрения на аритмию плода в утробе матери.
Лечение аритмии.
Обычные методы лечения аритмии включают в себя: изменения к здоровому образу жизни для пользы сердцу, лекарства, имплантированные хирургическим путем устройства, которые контролируют сердцебиение, и другие процедуры, которые лечат аномальные электрические сигналы в сердце.
1. Зож:
- Стремление к здоровому весу
- Быть физически активным
- Здоровая пища для сердца
- Управление стрессом
- Бросить курить
2. Медикаменты
- Аденозин замедляет сердцебиение. Аденозин действует быстро, чтобы замедлить электрические сигналы. Прием препарата может вызвать некоторую боль в груди, приливы и одышку, но любой дискомфорт обычно проходит быстро.
- Атропин для лечения медленного сердечного ритма. Это лекарство может вызвать затруднения при глотании.
- Бета-блокаторы для лечения высокого кровяного давления или учащенного сердцебиения, а так же предотвращения повторных приступов аритмии. Бета-блокаторы могут вызвать проблемы с пищеварением, проблемы со сном и сексуальную дисфункцию, а также могут усугубить некоторые нарушения проводимости.
- Разжижители крови для снижения риска образования тромбов. Это помогает предотвратить инсульт. С разжижающими кровь лекарствами существует риск излишних кровотечений.
- Блокаторы кальциевых каналов, чтобы замедлить учащенное сердцебиение или скорость, с которой сигналы передаются. Как правило, они используются для контроля аритмий верхних камер. В некоторых случаях блокаторы кальциевых каналов могут вызывать фибрилляцию желудочков. Они также могут вызвать проблемы с пищеварением, опухоль в ногах или низкое кровяное давление.
- Наперстянка, или дигоксин, для лечения учащенного сердцебиения. Это лекарство может вызвать тошноту и вызвать аритмию.
- Блокаторы калиевых каналов для замедления сердечного ритма. Они работают, удлиняя время, необходимое для восстановления клеток сердца. Блокаторы калиевых каналов могут вызывать пониженное артериальное давление или другую аритмию.
- Блокаторы натриевых каналов блокируют передачу электрических сигналов, удлиняют периоды восстановления клеток и делают клетки менее возбудимыми. Тем не менее, эти препараты могут увеличить риск внезапной остановки сердца у людей с заболеваниями сердца.
3. Процедуры
Если прием лекарств не помогает, может потребоваться одна из процедур или применение специальных устройств.
- Кардиоверсия
- Катетерная абляция
- Имплантируемые кардиовертеры — дефибрилляторы (ИКД)
- Кардиостимуляторы.
Лечение может также включать лечение любого основного состояния, такого как дисбаланс электролитов, высокое кровяное давление, болезни сердца, апноэ во сне или заболевания щитовидной железы.
Ваш врач может использовать добавки для лечения дефицита магния или электролита. Электролиты также могут быть альтернативой лекарствам, которые лечат аритмию.
Ваш доктор может также применить определенные методы, чтобы замедлить частоту сердечных сокращений. Упражнения стимулируют естественные процессы расслабления вашего тела. Они делают это, воздействуя на блуждающий нерв, который помогает контролировать частоту сердечных сокращений. Методы могут включать в себя:
• Кашель или рвоту
• Задержка дыхания, на сколько возможно, что называется маневром Вальсальвы
• Находиться в положении покоя
• Положить полотенце, смоченное в ледяной воде на лицо
Жить с аритмией
Если вам поставили диагноз и вылечили аритмию, обязательно следуйте плану лечения. Ваше текущее лечение может быть направлено на снижение вероятности возникновения другого эпизода или осложнения. Регулярно посещайте врача. Спросите об изменениях в здоровом для сердца образе жизни, которые вы можете сделать, чтобы избежать повторения или ухудшения вашей аритмии.
То, как часто вам нужно обращаться к врачу для последующего наблюдения, зависит от ваших симптомов и лечения.
- Регулярно делайте прививки, включая прививку от гриппа каждый год.
- Следуйте рекомендациям своего врача для принятия изменений в образе жизни на протяжении всей жизни, таких как здоровое питание для сердца, физическая активность, отказ от курения, управление стрессом и стремление к здоровому весу. Ваш врач также может порекомендовать вам уменьшить или прекратить употребление алкоголя и кофе, чая, газировки, шоколада или других источников кофеина, чтобы избежать возникновения аритмии.
- Если вы принимаете разжижающие кровь лекарства, обратитесь к врачу для регулярных осмотров. Ваш врач может порекомендовать вам разбавители крови для предотвращения инсульта, даже если ваш сердечный ритм нормализовался. Вам, возможно, потребуются регулярные анализы крови, чтобы проверить, как лекарства работают или влияние, которое они оказывают на ваши органы.
- Принимайте лекарства по назначению. Ваш врач также может попросить вас регулярно проверять пульс для контроля эффективности лекарств.
- Сообщите своему врачу, если у вас есть побочные эффекты от ваших лекарств, такие как депрессия, бред или учащенное сердцебиение. Некоторые из лекарств могут вызывать снижение артериального давления или замедление сердечного ритма или усугубить сердечную недостаточность.
- Сообщите врачу, если ваши симптомы ухудшаются или у вас появились новые симптомы. Со временем аритмии могут стать более распространенными, длиться дольше или ухудшаться. Иногда это может сделать аритмию устойчивой к лекарствам. Некоторые аритмии могут также повысить вероятность развития других видов аритмии.
Для контроля вашего состояния ваш врач может порекомендовать следующие анализы.
- Анализы крови, чтобы проверить действие лекарств, которые вы принимаете
- Эхокардиография (эхо) для проверки работы вашего сердца, если у вас есть основные заболевания сердца
- ЭКГ для мониторинга изменений сердечного ритма
- Холтер или мониторы событий для записи электрической активности вашего сердца в течение нескольких дней
Изучите предупреждающие признаки серьезных осложнений и составьте план.
Аритмия может привести к серьезным осложнениям, таким как внезапная остановка сердца и сильное кровотечение в мозге. Если вы подозреваете что-либо из перечисленного ниже в себе или в других лицах, немедленно позвоните в скорую помощь.
- Кровотечение в мозге или пищеварительной системе. Если вы принимаете слишком большую дозу разжижающих кровь лекарств, это может вызвать кровотечение в мозге или пищеварительной системе. Признаки и симптомы могут включать ярко-красную рвоту; ярко-красная кровь в вашем стуле или черные, смолистые испражнения; сильная боль в животе или голове; внезапные, серьезные изменения в вашем зрении или способности двигать руками или ногами; потеря памяти. Сильное кровотечение после падения или травмы, легкого избиения или пореза может означать, что ваша кровь слишком жидкая. Чрезмерное кровотечение — это кровотечение, которое не остановится после того, как вы приложите давление к ране в течение 10 минут. Если у вас есть какие-либо из этих признаков, немедленно позвоните своему врачу.
- Инфаркт. Признаки сердечного приступа включают легкую или сильную боль в груди или дискомфорт в центре груди или верхней части живота, который длится более нескольких минут или проходит и возвращается. Это может быть похоже на ощущение давления, сдавливания, полноты, изжоги или расстройства желудка. Также может быть боль внизу левой руки. Женщины также могут испытывать боль в груди и боль внизу левой руки, но у них чаще возникают другие симптомы, такие как одышка, тошнота, рвота, необычная усталость и боль в спине, плечах или челюсти.
- Инсульт. Если вы думаете, что у кого-то может быть инсульт, действуйте БЫСТРО и выполните следующий простой тест.
F — Лицо: попросите человека улыбнуться. Обвисает ли одна сторона лица?
A — Руки: попросите человека поднять обе руки. Одна рука непроизвольно опускается вниз?
S — Речь: попросите человека повторить простую фразу. Речь невнятная или странная?
T-Время: Если вы заметили какой-либо из этих признаков, немедленно позвоните в скорую. Каждая минута имеет значение. - Внезапная остановка сердца. Обычно первым признаком внезапной остановки сердца является обморок. В то же время сердцебиение не ощущается. Некоторые люди могут испытывать учащенное сердцебиение или чувствовать головокружение перед тем, как потерять сознание. В течение часа до остановки сердца у некоторых людей появляются боли в груди, одышка, тошнота или рвота.
Узнайте о других мерах предосторожности, которые помогут вам обезопасить себя.
Если у вас аритмия, вам нужно будет изучить способы ухода за вашим состоянием в домашних условиях. Вам также необходимо избегать действий, которые могут усугубить вашу аритмию.
- Спросите своего врача, можете ли вы продолжить свою повседневную деятельность без каких-либо изменений. Ваш доктор может рекомендовать низкую или умеренную активность; избегать соревновательных видов спорта; ограничить действия, которые могут вызвать аритмию, таких как плавание или дайвинг.
- Носите идентификационную карту медицинского устройства с информацией о вашем дефибрилляторе или кардиостимуляторе и контактную информацию для поставщика медицинских услуг, который наблюдает за вашим лечением. Медицинские браслеты с информацией о вашем состоянии также могут быть полезны в случае чрезвычайной ситуации.
- Проконсультируйтесь с врачом, прежде чем принимать лекарства, отпускаемые без рецепта, пищевые добавки или лекарства от простуды и аллергии. Некоторые из этих продуктов могут вызывать быстрые сердечные ритмы или плохо взаимодействовать с лекарствами от сердечного ритма.
- Научитесь измерять пульс. Обсудите с врачом, какая частота пульса является для вас нормальной. Записывайте изменения частоты пульса и делитесь этой информацией со своим врачом.
- Лягте, если вы чувствуете головокружение или обморок или если вы чувствуете сильное сердцебиение. Постарайтесь не ходить и не садитесь за руль машины. Сообщите своему врачу об этих симптомах.
- Поговорите со своим врачом о методах, которые вы можете применять дома, если заметите проблемы с сердцебиением. К ним относятся правильное дыхание, или наложение холодного влажного полотенца на лицо.
Берегите свое здоровье!!!